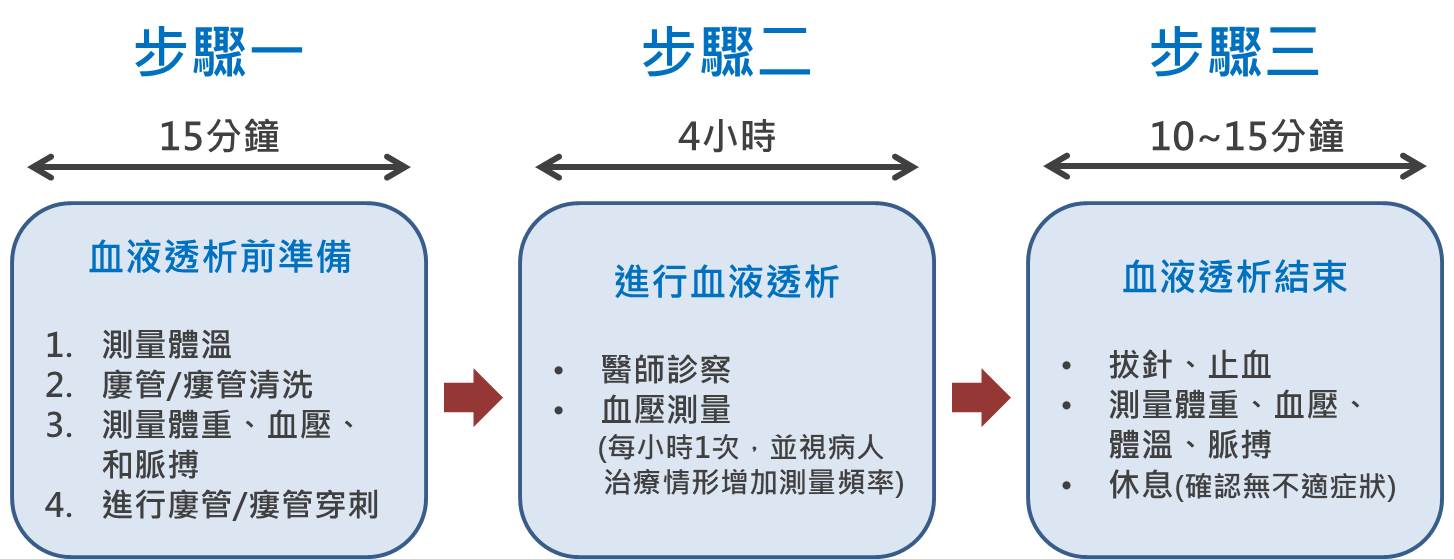
透析處方調整技巧
透析處方調整需依患者體重變化、電解質平衡、耐受性及併發症個別化調整,主要透過監測乾體重、超過濾量(UF)、透析液組成及藥物劑量優化,以提升清除效率並降低不適風險。
核心調整原則
- 乾體重與體重增加控制:定期評估乾體重(透析後最佳體重),兩次透析間體重增加勿超過4.5-5%(例如60kg患者上限3kg),以避免容量過載。
- 超過濾率(UF)調整:依體重增加量計算UF目標,監測血壓變化及心血管耐受性,避免過快UF導致低血壓。
- 透析參數優化:
參數 標準範圍 調整考量 監測重點 血流速度 300-500 ml/min 血管通路功能 壓力監測 透析液流速 500-800 ml/min 清除效率需求 電解質平衡 治療時間 3.5-5小時 毒素清除目標 患者耐受度
常見併發症調整技巧
- 低血壓預防:透析前避免服降壓藥,或調整劑量/服藥時間;確認體重測量準確,並限制間期體重增加。
- 電解質與礦物質控制:
- 鉀:每日攝取40-70 mEq(1500-2700 mg),限制高鉀食物(如香蕉、橘子),目標血鉀3.5-5.5 mEq/L;調整透析液鉀濃度。
- 磷:使用磷結合劑(如CaCO3),調整透析液鈣濃度及活性維生素D。
- 鈉:每日2000-3000 mg,限制高鹽食物,增加UF以控制容量。
- 貧血管理:每月監測血色素,依上升速度及副作用調整ESA(EPO)劑量,避免驟停;靜脈鐵劑於透析第4小時給予。
- 水分與飲食輔助:每日水分攝取為尿量+500cc,使用小杯分次飲用、加檸檬解渴、避免鹹食;計算食物水分(如水果90%)。
腹膜透析特定調整
- 容量過重時:限制鈉攝取、使用利尿劑(尿量>100ml有效)、增加UF、保護殘餘腎功能(使用ACEI類藥)。
- 調整葡萄糖濃度以控制滲透及飲食醣類。
所有調整須由醫師依Kt/V或再循環率(<5%理想,>20%需檢查針頭位置)監測,並確保患者遵醫囑。若有不適,立即通報醫療團隊。