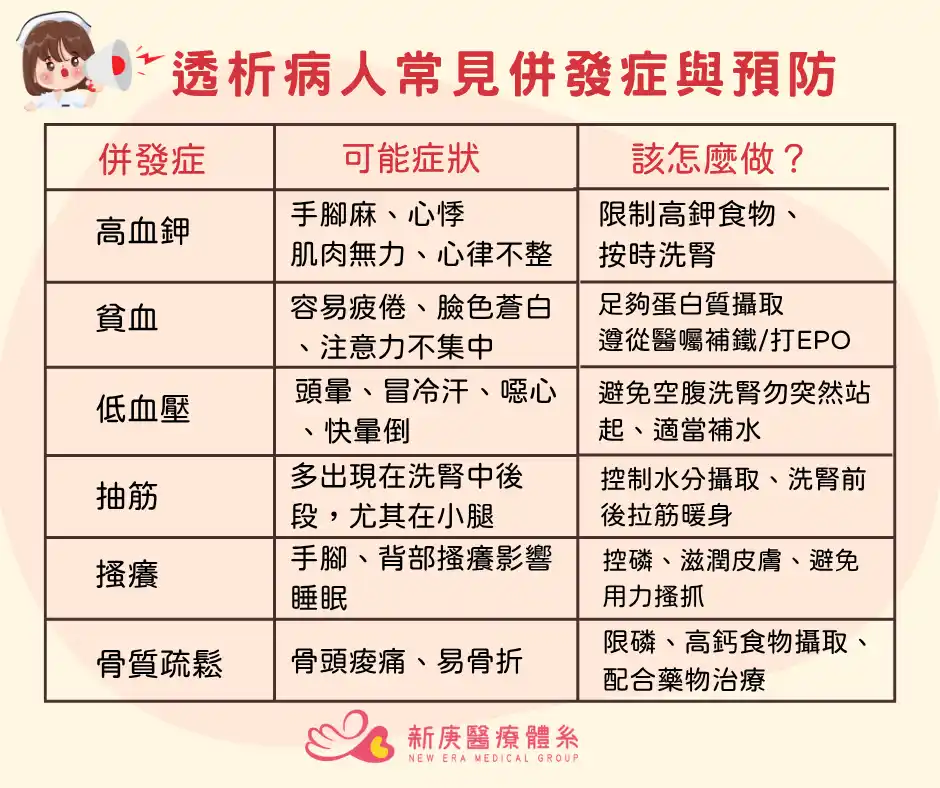
透析常見併發症與預防
透析(包括血液透析與腹膜透析)常見併發症可分為急性(透析中或初期發生,如血壓下降、肌肉痙攣、不平衡症候群)與長期(如心血管疾病、腎性骨病變、貧血),預防重點在控制體重、水分鹽分攝取、按時透析及改善貧血與營養。
急性併發症
這些症狀多發生於透析過程,尤其最後一小時,常因脫水過快、體重增加過多或電解質變化引起。
| 併發症 | 常見症狀 | 預防方法 |
|---|---|---|
| 血壓下降(最常見,發生率高) | 打哈欠、睏倦、眼睛模糊、心悸、噁心、嘔吐、腹痛、肌肉痙攣;嚴重時臉色蒼白、冷汗、呼吸困難、胸痛、昏迷。 | 兩次透析間體重增加勿超過5%(每日≤1kg);透析前避免降壓藥;改善貧血(補鐵劑、EPO);控制水分鹽分;調整乾體重。 |
| 肌肉痙攣(5-20%發生率,多在腿部) | 肌肉堅硬、刺痛、劇痛。 | 減少水分攝取(體重增加≤5%);熱敷按摩;調整乾體重;避免低鈉透析液。 |
| 透析不平衡症候群(多見於初期) | 頭痛、噁心、嘔吐、血壓升降、抽搐、顫抖。 | 按時透析勿間隔過長;控制飲食減少尿毒素;初期用小面積人工腎、慢血流速(≤150ml/min)。 |
| 其他(如胸痛2-5%、噁心5-15%、頭痛5%) | 發燒、畏寒、心律不整。 | 避免急速姿勢變化、身體受涼;必要時預服肌肉鬆弛劑。 |
長期併發症
長期透析無法完全取代腎功能,易因毒素累積、水分積存或營養失衡引起。
-
心血管疾病:高血壓、血脂過高、水分積存導致心衰、胸痛、心肌梗塞發生率高於一般人。
- 預防:足夠透析次數;控制血壓、血脂、血鉀;糖尿病管理;規律運動。
-
腎性骨病變:副甲狀腺異常、維生素D缺乏、鋁中毒。
- 預防:醫師評估補鈣劑或維生素D。
-
貧血:紅血球生成抑制、壽命短、透析血損失。
- 預防:營養攝取(維生素、葉酸);規律運動(如游泳、慢跑);補鐵劑、EPO。
-
腹膜透析專屬:腹膜炎(最嚴重)、出口/隧道感染。
- 預防:管路清潔、注意無菌操作。
-
其他:感染(抵抗力差)、肺水腫、電解質不平衡、肝炎、出血(如鼻血、消化道出血,因抗凝劑)。
- 預防:避免不必要輸血/打針;保護肝臟;注意跌倒防瘀青。
通用預防建議
- 飲食與生活:每日記錄體重、血壓、飲食尿量;限制鹽水分(體重增≤5%);均衡營養。
- 就醫配合:按時透析勿請假;透析前告知醫師藥物與症狀;定期追蹤血檢。
- 注意事項:症狀發生時立即告知醫護;糖尿病、心臟病患者風險更高。
若症狀持續,應諮詢腎臟專科醫師調整治療,資料基於醫療衛教來源,可能因個人狀況而異。