認知行為療法(CBT-I)在改善失眠方面的應用已被廣泛認可,尤其對慢性失眠患者效果顯著。以下是其主要應用與機制:
認知行為療法改善失眠的原理與方法
1. 認知重組療法(Cognitive Restructuring)
失眠患者常有對睡眠的過高期待或誇大失眠後果的負面思維,例如「我必須睡滿八小時才能正常運作」或「失眠會導致嚴重健康問題」。這些想法會增加心理壓力,形成惡性循環,越擔心睡不好越難入睡。認知重組療法鼓勵患者審視這些想法的合理性,並用更現實、靈活的思維替代負面信念,減少焦慮,促進自然睡眠。
2. 行為調整
CBT-I透過建立正確的睡眠習慣來打破失眠的惡性循環,包括睡眠衛生教育、睡眠時間規劃、環境控制、放鬆療法及睡眠限制法等。這些方法幫助患者改善睡眠環境和行為,避免刺激大腦的活動,促進睡眠品質。
具體治療內容
- 睡眠衛生(Sleep Hygiene):改善睡眠環境與習慣,如避免睡前使用電子產品、限制咖啡因攝取等。
- 睡眠習慣規劃(Sleep-Wake Scheduling):固定睡眠與起床時間,建立生理時鐘。
- 環境控制法(Stimulus Control):將床鋪與睡眠聯繫起來,避免床上做其他活動。
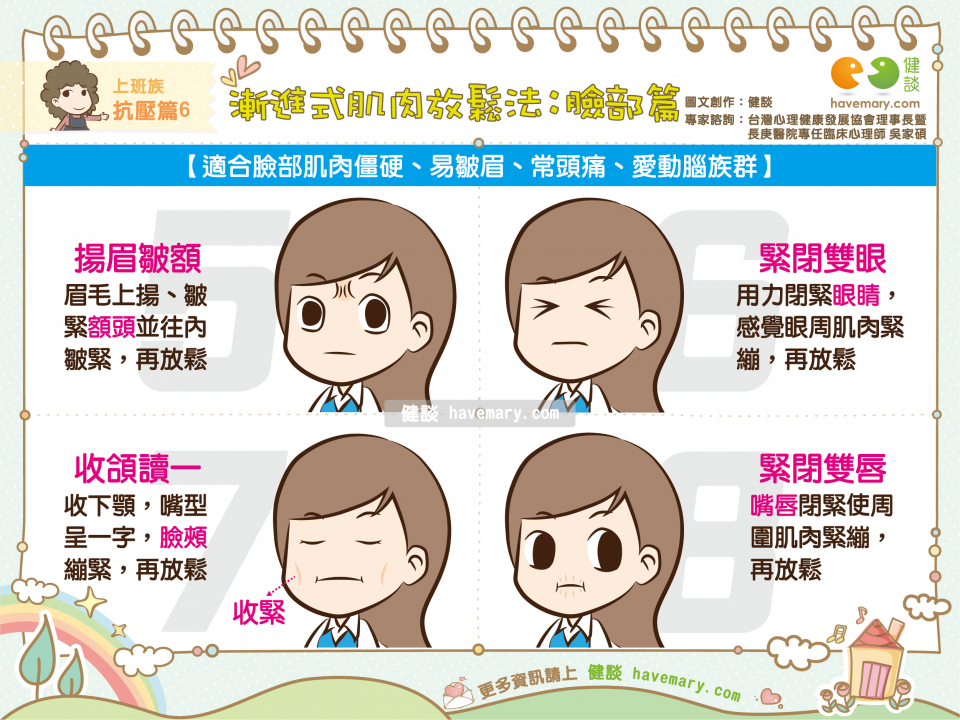
- 放鬆療法(Relaxation Therapy):透過深呼吸、肌肉放鬆等技巧減輕焦慮。
- 睡眠限制法(Sleep Restriction):限制在床時間以增加睡眠效率。
- 認知療法(Cognitive Therapy):改變對睡眠的負面認知,減少焦慮與恐懼。
治療效果與應用
研究顯示,CBT-I能有效縮短入睡時間,減少夜間醒來時間,提升睡眠質量。約70%至80%的失眠患者在接受6至8週的CBT-I療程後,睡眠狀況明顯改善。此外,CBT-I為非藥物治療,避免了藥物依賴與副作用,適合長期失眠患者。
近年來,隨著科技發展,已有FDA認可的CBT-I應用程式問世,讓患者可透過手機或平板隨時進行治療,提升治療的便利性與普及度。
適用與限制
CBT-I適用於大多數慢性失眠患者,但對於有睡眠呼吸中止症、癲癇、孕婦或其他精神障礙者,則需謹慎評估是否適合使用。
所以,認知行為療法透過改變失眠患者的負面思維與不良睡眠行為,建立健康的睡眠習慣,已成為治療慢性失眠的首選非藥物方法,並且隨著數位化工具的發展,未來應用將更為廣泛與便利。