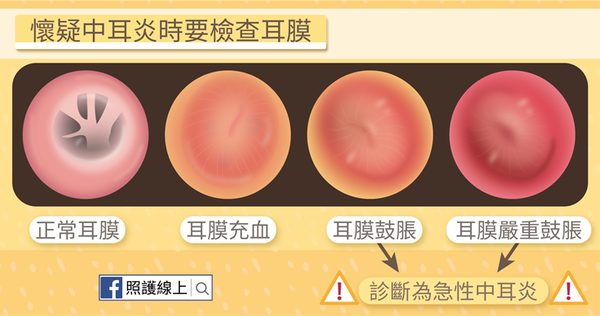
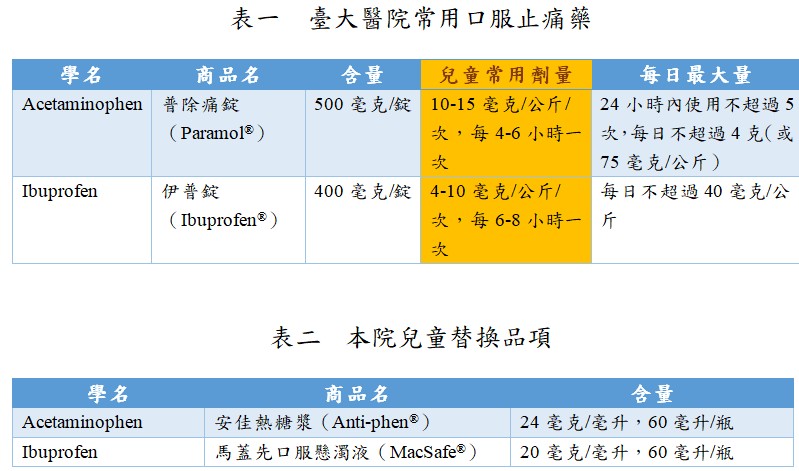
中耳炎治療中抗生素的迷思與最新醫學指引主要聚焦於合理使用抗生素,避免過度用藥與抗藥性問題,並根據病情嚴重度與年齡調整治療策略。
抗生素使用的迷思
- 非嚴重中耳炎多數可自癒:研究顯示約有2/3的非嚴重中耳炎兒童能自然康復,且年齡越大自癒率越高,因此不必一聽到發炎就立即使用抗生素。
- 抗生素副作用不可忽視:直接使用抗生素可能導致約20%的兒童出現腹瀉,且16%可能合併尿布疹,增加不必要的身體負擔。
- 先觀察策略有助降低抗藥性:透過先觀察病情變化,避免不必要的抗生素使用,有助於減緩抗生素抗藥性問題的產生。
最新醫學指引重點
- 治療時間依年齡與病情調整:
- 一般抗生素治療以10天為原則。
- 2-5歲輕微中耳炎可考慮7天治療。
- 6歲以上輕微中耳炎可考慮5-7天治療。
- 抗生素使用原則:
- 無併發症的兒童急性中耳炎可口服抗生素治療。
- 無耳膜破裂者不需使用耳滴劑。
- 有復發性中耳炎或特定感染傾向者,優先使用第三代頭孢菌素(如cefixime、ceftibuten、cefpodoxime)。
- 新生兒、免疫功能缺損者或有嚴重併發症者,宜使用靜脈注射抗生素,涵蓋金黃色葡萄球菌與綠膿桿菌。
- 抗生素選擇與抗藥性:
- 台灣常見細菌對巨環類抗生素(如clindamycin、紅黴素)抗藥性較高,不建議常規使用。
- 抗生素治療失敗時,fluoroquinolones可作為最後線口服抗生素,但不宜常規使用於兒童。
臨床實務建議
- 抗生素治療效果應在48-72小時內明顯改善,若無改善需評估是否延長治療或調整用藥。
- 醫師應根據病情嚴重度、年齡及併發症狀況,謹慎決定是否使用抗生素及其種類與療程長短。
所以,最新指引強調「先觀察」與「分齡分期治療」的重要性,避免抗生素濫用,降低副作用與抗藥性風險,同時針對嚴重病例採取適當抗生素治療,是目前中耳炎治療的主流趨勢。