何時請營養師介入
營養師介入的時機主要依據營養篩檢結果,當篩檢顯示有營養風險或營養不良時,由醫師、護士或其他專業人員轉介營養師進行評估與介入。
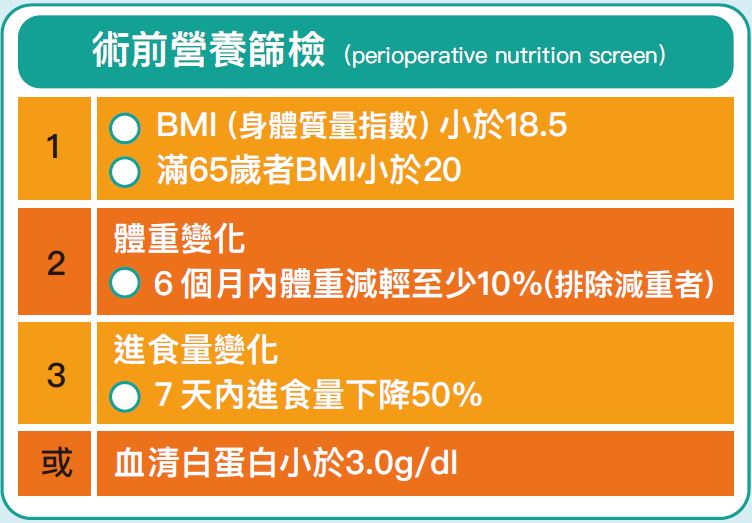
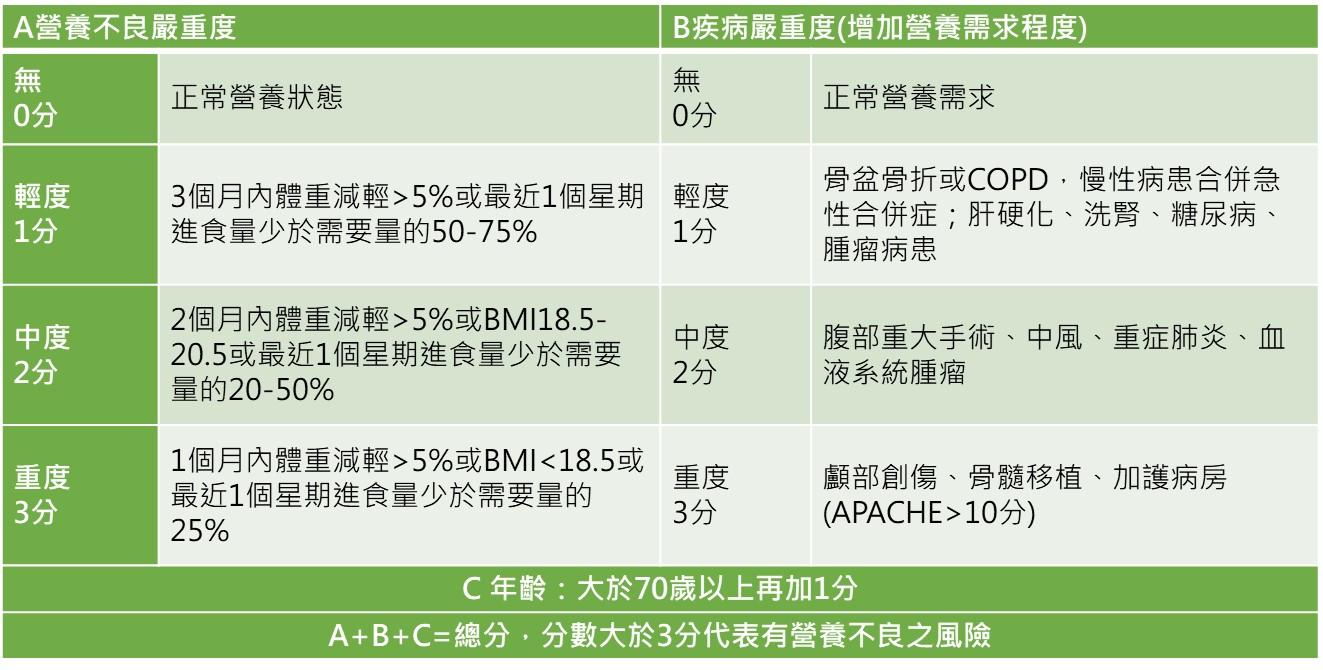
- 住院病患:入院時使用NRS-2002等篩檢工具,若有營養不良風險,營養師立即訪視;ICU病患需在48小時內介入;具體情況包括明顯體重下降、BMI<18.5 kg/m² 或 >27 kg/m²、白蛋白<3.0 g/dL、進食量<平常一半、禁食>7天、使用TPN或管灌飲食合併腹瀉、營養不良相關疾病(如神經性厭食、酒精中毒)。
- 社區或居家病患:定期篩檢(如老人每年1次),體重減輕5-10%得1分、>10%得2分、疾病影響無法進食>5天得2分,若風險高則轉介;無進步時設定目標熱量並轉介營養師。
- 特殊族群:癌症患者體重大幅降低或食慾下降時立即介入;長期營養不良、高血脂/血糖、吞嚥困難等需飲食衛教者。
- 一般流程:篩檢後確認風險,發展營養照顧計劃,定期監測(住院每週1次、居家每月1次)。
營養評估指標
營養評估聚焦主觀與客觀指標,用以收集有用資訊、驗證數值正確性,並判定營養診斷與介入優先順序。
| 類別 | 主要指標 | 說明 |
|---|---|---|
| 人類學指標 | 體重變化、BMI | 體重減輕5-10%、BMI異常(<18.5或>27)、大幅降低即高風險。 |
| 生化指標 | 白蛋白、肝功能、膽固醇、三酸甘油酯、血糖、尿酸、白/紅血球 | 白蛋白<3.0 g/dL異常;癌症患者介入後多項改善。 |
| 飲食與臨床指標 | 進食量、攝取改變持續時間、禁食天數、管灌/TPN併發症、疾病影響(如腹瀉、吞嚥困難) | 進食<平常一半、禁食>7天、3日飲食記錄。 |
| 其他 | 營養攝取量、食物種類、生活品質、身體活動 | 介入後食物種類由19種增至27種,養成飲水/運動習慣。 |
評估後設定可測量目標(短期/長期),制定營養處方(熱量、食物、營養素、攝入管道),並追蹤進展。